犬の膿皮症の病態と症状
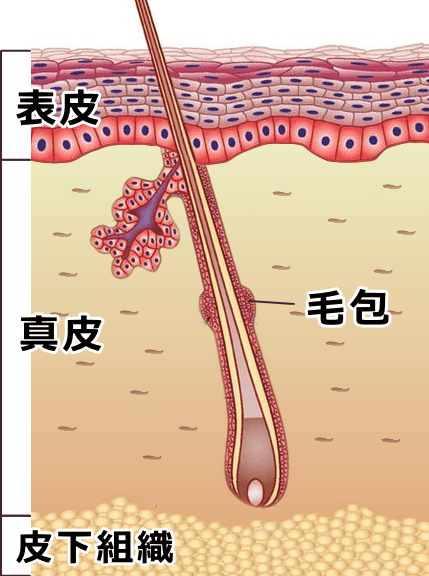
犬の膿皮症とは、皮膚上で菌が異常繁殖し、化膿してしまった状態のことです。犬の皮膚は上から「表皮」「真皮」「皮下組織」に分かれており、その全てにおいて膿皮症が発症する可能性があります。以下は犬の皮膚を断面にしてみたところです。
 :Gortel, 2013)。
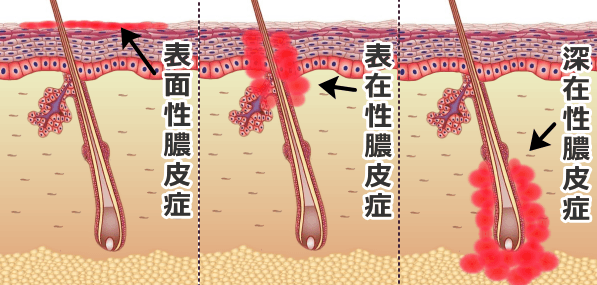
膿皮症にはいくつかの分類法がありますが、もっともよく用いられるのは患部の深さによるものです。模式的に表すと以下の図のようになります。
:Gortel, 2013)。
膿皮症にはいくつかの分類法がありますが、もっともよく用いられるのは患部の深さによるものです。模式的に表すと以下の図のようになります。
犬の皮膚の断面構造

- 表皮表皮とは皮膚の一番外に位置している細胞の層で、上から「角質層→顆粒層→有棘層→基底層」という4層構造になっています。犬の角質層は45~52の細胞層から成り立っており、厚さは12~15μmです(1μm=1/1,000mm)。人間の角質層が約20μmですので、やや薄目と言えるでしょう。ケラチンと呼ばれるタンパク質の隙間を脂質が埋めるようにしてつなぎ合わせ、防水性を保っています。
- 真皮真皮とは表皮を下から支える屋台骨のような存在です。コラーゲンと呼ばれるタンパク質の間を、弾性繊維(エラスチンやミクロフィブリルタンパク)と呼ばれるタンパク質が縫うように走って全体を形作っています。繊維以外の部分は、繊維芽細胞(図の中における茶色の点々)が分泌するプロテオグリカンやグリコサミノグリカンという粘り気のある糖タンパクが占めています。神経、血管、リンパ管といった組織が存在しているのもこの層です。
- 毛包毛包とは毛を包み込んでいる構造物のことです。表皮と真皮をまたぐように存在しており、表皮に近い部分からロート部、峡部、下部に分かれます。被毛を産生するという重要な役割を担っており、犬や猫の場合、1つの毛包の中に1本の主毛と複数の副毛が混在する「複合毛包」という構造になっています。
- 皮下組織皮下組織とは真皮の下にある層で、主に皮下脂肪から成り立っています。
 :Gortel, 2013)。
膿皮症にはいくつかの分類法がありますが、もっともよく用いられるのは患部の深さによるものです。模式的に表すと以下の図のようになります。
:Gortel, 2013)。
膿皮症にはいくつかの分類法がありますが、もっともよく用いられるのは患部の深さによるものです。模式的に表すと以下の図のようになります。

表面性膿皮症
表面性膿皮症(surface pyoderma)とは、表皮の最上部にある角質層に発生した膿皮症のことです。発症した場所や症状の特徴によって以下のように細分されることがあります。
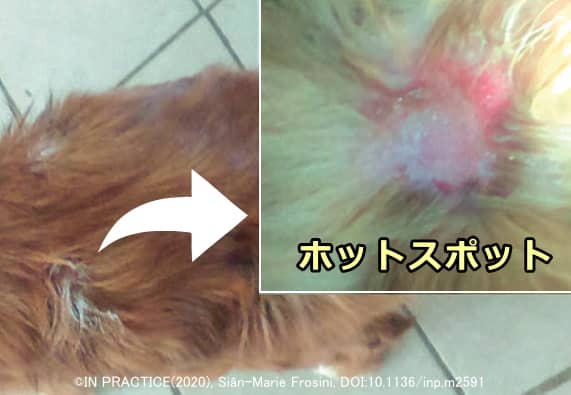
ホットスポット
ホットスポットとは角質層の表面にできた傷が化膿した状態です。「湿性皮膚炎」や「化膿外傷性皮膚炎」とも呼ばれ、外傷やかきむしりによる角質層の破壊が主な原因で起こります。悪化する要因はノミアレルギーによる皮膚のかゆみ、過剰な湿度による細菌の繁殖、毛づくろい不足による被毛内の換気の悪化、長毛種などです。症状の典型的な写真は以下です。

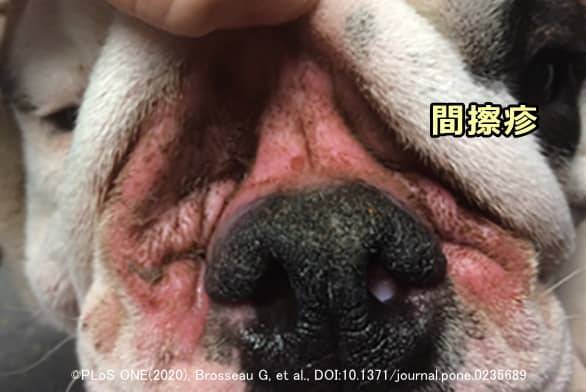
皮膚皺襞膿皮症
表在性膿皮症
表在性膿皮症(superficial pyoderma)とは、毛包とそれに連なる表皮に発生した膿皮症のことです。発症した場所や症状の特徴によって以下のように細分されることがあります。
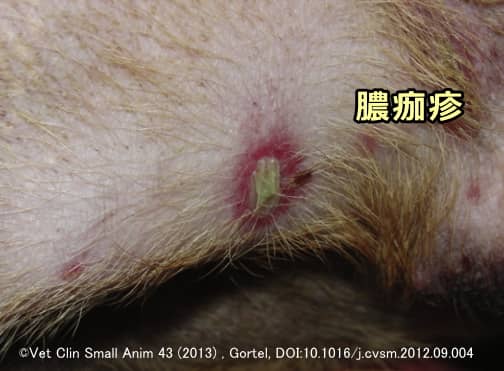
膿痂疹
膿痂疹(のうかしん)とは、病変部に膿を含んだ黄色いかさぶたができた状態で口語的に「とびひ」とも呼ばれます。寄生虫やウイルスに感染した子犬の腹部に多く発症し、あまりかゆみはなく、多くの場合自然治癒します。症状の典型的な写真は以下です。

表層性細菌性毛包炎
表在性拡大性膿皮症
表在性拡大性膿皮症(ひょうざいせいかくだいせいのうひしょう)とは、毛包に生じた炎症が悪化して徐々に大きくなり、円形に拡張した状態です。膿の塊である膿疱や表皮小環(カラレット)を特徴としており、背中に多いとされます。症状の典型的な写真は以下です。
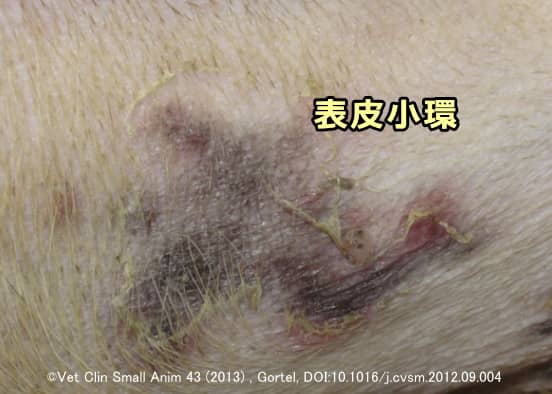 重度に悪化するケースはシェットランドシープドッグに多く、原因を特定できない特発性はボーダーコリー、オーストラリアンシェパード、コリーに多いとされます。剥落性毒素を産生する黄色ブドウ球菌の存在が悪化要因として指摘されており、適切な抗菌薬治療で痒みや炎症は収まるものの再発率が高く、重症化するケースも多い病態です。
重度に悪化するケースはシェットランドシープドッグに多く、原因を特定できない特発性はボーダーコリー、オーストラリアンシェパード、コリーに多いとされます。剥落性毒素を産生する黄色ブドウ球菌の存在が悪化要因として指摘されており、適切な抗菌薬治療で痒みや炎症は収まるものの再発率が高く、重症化するケースも多い病態です。
 重度に悪化するケースはシェットランドシープドッグに多く、原因を特定できない特発性はボーダーコリー、オーストラリアンシェパード、コリーに多いとされます。剥落性毒素を産生する黄色ブドウ球菌の存在が悪化要因として指摘されており、適切な抗菌薬治療で痒みや炎症は収まるものの再発率が高く、重症化するケースも多い病態です。
重度に悪化するケースはシェットランドシープドッグに多く、原因を特定できない特発性はボーダーコリー、オーストラリアンシェパード、コリーに多いとされます。剥落性毒素を産生する黄色ブドウ球菌の存在が悪化要因として指摘されており、適切な抗菌薬治療で痒みや炎症は収まるものの再発率が高く、重症化するケースも多い病態です。
皮膚粘膜膿皮症
皮膚粘膜膿皮症(ひふねんまくのうひしょう)とは、文字通り皮膚の粘膜に炎症が生じて化膿した状態です。症状の典型的な写真は以下です。
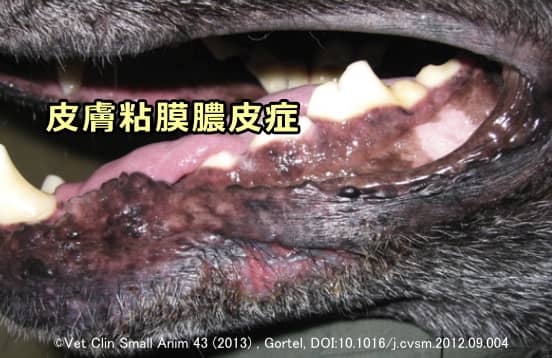 口唇、鼻鏡、鼻腔、眼瞼(まぶた)、外陰部、肛門など、粘膜が存在する場所に発症します。悪化したときの症状は紅斑、腫脹から痂皮(かさぶた)、瘻、ただれ、潰瘍、焦点性の色素脱落、びらん(へこんでグジグジした状態)などで、ジャーマンシェパードとその系統に多いとされます。経口抗菌薬で軽快しやすいものの反応は遅く、また再発もしやすい病態です。
口唇、鼻鏡、鼻腔、眼瞼(まぶた)、外陰部、肛門など、粘膜が存在する場所に発症します。悪化したときの症状は紅斑、腫脹から痂皮(かさぶた)、瘻、ただれ、潰瘍、焦点性の色素脱落、びらん(へこんでグジグジした状態)などで、ジャーマンシェパードとその系統に多いとされます。経口抗菌薬で軽快しやすいものの反応は遅く、また再発もしやすい病態です。
 口唇、鼻鏡、鼻腔、眼瞼(まぶた)、外陰部、肛門など、粘膜が存在する場所に発症します。悪化したときの症状は紅斑、腫脹から痂皮(かさぶた)、瘻、ただれ、潰瘍、焦点性の色素脱落、びらん(へこんでグジグジした状態)などで、ジャーマンシェパードとその系統に多いとされます。経口抗菌薬で軽快しやすいものの反応は遅く、また再発もしやすい病態です。
口唇、鼻鏡、鼻腔、眼瞼(まぶた)、外陰部、肛門など、粘膜が存在する場所に発症します。悪化したときの症状は紅斑、腫脹から痂皮(かさぶた)、瘻、ただれ、潰瘍、焦点性の色素脱落、びらん(へこんでグジグジした状態)などで、ジャーマンシェパードとその系統に多いとされます。経口抗菌薬で軽快しやすいものの反応は遅く、また再発もしやすい病態です。
深在性膿皮症
深在性膿皮症(deep pyoderma)とは、毛包全体、真皮、皮下組織に発生した膿皮症のことです。発症した場所や症状の特徴によって以下のように細分されることがあります。
深在性毛包炎
深在性毛包炎(しんざいせいもうほうえん)とは、毛包で発生した炎症が悪化し、毛包全体から真皮にまで広がってしまった状態です。かゆみを通り越して痛みを伴います。
せつ腫症
せつ腫症(せつしゅしょう)とは、いわゆる「おでき」ができた状態です。細菌性毛包炎、ニキビダニ症、皮膚糸状菌症、毛包角化不全症などの影響で、毛包が破壊されて真皮成分が流出することで発症します。症状の典型的な写真は以下です。
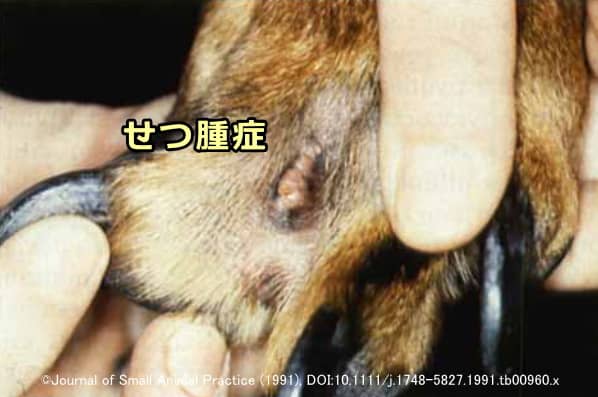 好発部位は、短毛種の下あご、指の間、肉球、頻繁になめる前足の先端などです。入浴、ハンドストリッピング、乱暴なブラッシングから24~48時間後に急性発症するタイプは特に「グルーミング後せつ腫症」と呼ばれ、ワイヤータイプや大型犬種に好発します。全身症状や発熱が先行することが多く、背中に痛みを伴う膿疱、出血性水疱、瘻管などが出現します。
好発部位は、短毛種の下あご、指の間、肉球、頻繁になめる前足の先端などです。入浴、ハンドストリッピング、乱暴なブラッシングから24~48時間後に急性発症するタイプは特に「グルーミング後せつ腫症」と呼ばれ、ワイヤータイプや大型犬種に好発します。全身症状や発熱が先行することが多く、背中に痛みを伴う膿疱、出血性水疱、瘻管などが出現します。
 好発部位は、短毛種の下あご、指の間、肉球、頻繁になめる前足の先端などです。入浴、ハンドストリッピング、乱暴なブラッシングから24~48時間後に急性発症するタイプは特に「グルーミング後せつ腫症」と呼ばれ、ワイヤータイプや大型犬種に好発します。全身症状や発熱が先行することが多く、背中に痛みを伴う膿疱、出血性水疱、瘻管などが出現します。
好発部位は、短毛種の下あご、指の間、肉球、頻繁になめる前足の先端などです。入浴、ハンドストリッピング、乱暴なブラッシングから24~48時間後に急性発症するタイプは特に「グルーミング後せつ腫症」と呼ばれ、ワイヤータイプや大型犬種に好発します。全身症状や発熱が先行することが多く、背中に痛みを伴う膿疱、出血性水疱、瘻管などが出現します。

特発性膿皮症
特発性膿皮症(とくはつせいのうひしょう)とは、潰瘍を伴う原因不明の深在性膿皮症のことです。1980年代から90年代にかけ、ジャーマンシェパードに多く発症したことから「ジャーマンシェパードドッグ膿皮症」と呼ばれることもあります。好発部位は背中、そけい部、太ももの側面、口の周辺で、多くは5歳を超えてから発症します。
犬の膿皮症の一次的原因
身体的疾患
膿皮症の一次疾患は突き止められないことも多々ありますが、割合として多いのは別の身体的な疾患です。
ドイツにあるルートヴィヒマクシミリアン大学ミュンヘンの調査チームは、大学付属の小動物クリニックを2008年1月から2013年11月の期間に受診した犬たちの医療記録を後ろ向きに参照し、「過去12か月間で膿皮症を理由として少なくとも2回受診した」もしくは「膿皮症の診断が下された時を起点とし過去12か月間で膿皮症を発症した病歴がある」症例をピックアップしました( :Seckerdieck, 2018)。
:Seckerdieck, 2018)。
その結果、再発性膿皮症の症例が157頭見つかったといいます。内訳はオス83頭、メス74頭で性差はなく、症状が再発するまでの期間は1週間~12ヶ月で中央値は2ヶ月、少なくとも52犬種が確認されました。また重症度は紅斑・丘疹・膿疱を主症状とする表在性が133頭、瘻(ろう)管・せつ腫・結節・出血性水疱を主症状とする深在性が22頭、不明が2頭でした。
68%(107頭)では少なくとも1つの一次疾患が確認され、16%では2つ以上の一次疾患が確認されました。一次疾患の具体的な内容は以下です。
ドイツにあるルートヴィヒマクシミリアン大学ミュンヘンの調査チームは、大学付属の小動物クリニックを2008年1月から2013年11月の期間に受診した犬たちの医療記録を後ろ向きに参照し、「過去12か月間で膿皮症を理由として少なくとも2回受診した」もしくは「膿皮症の診断が下された時を起点とし過去12か月間で膿皮症を発症した病歴がある」症例をピックアップしました(
 :Seckerdieck, 2018)。
:Seckerdieck, 2018)。その結果、再発性膿皮症の症例が157頭見つかったといいます。内訳はオス83頭、メス74頭で性差はなく、症状が再発するまでの期間は1週間~12ヶ月で中央値は2ヶ月、少なくとも52犬種が確認されました。また重症度は紅斑・丘疹・膿疱を主症状とする表在性が133頭、瘻(ろう)管・せつ腫・結節・出血性水疱を主症状とする深在性が22頭、不明が2頭でした。
68%(107頭)では少なくとも1つの一次疾患が確認され、16%では2つ以上の一次疾患が確認されました。一次疾患の具体的な内容は以下です。
膿皮症に多い一次疾患
犬種別ではゴールデンレトリバーとジャーマンシェパードはアレルギー、パグでは毛包虫症が大勢を占めていました。
心理的要因
身体的な疾患だけでなく心理的な要因によって膿皮症を発症するケースもわずかながらあります。
東京都にあるASC(アニマルスペシャリストセンター)の調査チームは再発性の膿皮症を抱える21頭の犬たちを対象とし、心理的要因がどの程度発症に関わっているのかを検証しました( :Nagata, 2004)。
:Nagata, 2004)。
患犬たちからアレルギー、感染症、内分泌系疾患、先天性要因、不適切な治療の可能性を慎重に除外した後、以下の基準に従って心理的な要因の診断を下しました。
東京都にあるASC(アニマルスペシャリストセンター)の調査チームは再発性の膿皮症を抱える21頭の犬たちを対象とし、心理的要因がどの程度発症に関わっているのかを検証しました(
 :Nagata, 2004)。
:Nagata, 2004)。患犬たちからアレルギー、感染症、内分泌系疾患、先天性要因、不適切な治療の可能性を慎重に除外した後、以下の基準に従って心理的な要因の診断を下しました。
✓非対称性の紅斑もしくは境界線が明瞭な被毛の崩壊部位がある調査の結果、47.6%(10症例)で何らかの心理的要因が確認され、33.3%(7症例)では行動療法で症状の改善が見られたといいます。自分の前足先を病的になめ続ける舐性皮膚炎が発症に関わっているような場合は、身体だけでなく心理面に対する何らかのアプローチが治癒につながる可能性があります。
✓掻痒行動が心理的に不安定な状況もしくは身体的な介入に関連していると思われる
✓環境内に先行条件があるかすでに併発している精神病症状がある
✓行動療法や精神薬の投与など心因への治療が必要とされる
犬の膿皮症の二次的原因
一次疾患によって局所~全身の免疫システムに不調が生じると、それまで無害だった常在菌が突如として病原性を発揮するようになり、さまざまな程度の皮膚病変を引き起こします。
コアグラーゼ陽性ブドウ球菌属
日本におけるMRSP
原因菌が「S.pseudintermedius」であれそれ以外であれ、膿皮症はこれまで抗菌薬治療によく反応する比較的簡単な皮膚疾患でした。しかし現在は再発性・難治性の症例が増え、非常に厄介な皮膚病の一つに数えられています。こうした変化の原因となったのが薬剤耐性菌の登場です。
薬剤耐性菌とはこれまで医療の現場で用いられてきた抗菌薬に対する耐性を持った菌のことで、複数の薬剤に耐性を持っている場合は多剤耐性菌などとも呼ばれます。日本国内に暮らす犬の膿皮症症例でも薬剤耐性菌が高い確率で検出されており、治療プロトコルを複雑・長期化しています。原因菌として90%以上を占めているのが、メチシリン耐性を獲得したS. pseudintermedius、通称「MRSP」です。
薬剤耐性菌とはこれまで医療の現場で用いられてきた抗菌薬に対する耐性を持った菌のことで、複数の薬剤に耐性を持っている場合は多剤耐性菌などとも呼ばれます。日本国内に暮らす犬の膿皮症症例でも薬剤耐性菌が高い確率で検出されており、治療プロトコルを複雑・長期化しています。原因菌として90%以上を占めているのが、メチシリン耐性を獲得したS. pseudintermedius、通称「MRSP」です。
一次診療施設のMRSP
二次診療施設のMRSP
岐阜大学を中心としたチームは日本国内にある2つの二次診療施設で膿皮症と診断された犬から単離された190のコアグラーゼ陽性ブドウ球菌サンプルを対象とし、種類と抗菌薬への耐性を調べました( :Kawakami, 2010)。
:Kawakami, 2010)。
M-PCRという手法を用いてDNAレベルで検査した結果、以下の2種が見つかったといいます(※S.=Staphylococcus=ブドウ球菌属)。
 :Kawakami, 2010)。
:Kawakami, 2010)。M-PCRという手法を用いてDNAレベルで検査した結果、以下の2種が見つかったといいます(※S.=Staphylococcus=ブドウ球菌属)。
S. pseudintermedius
- 割合170サンプル/89.5%
- メチシリン耐性(mecA遺伝子)率113サンプル/66.5%
- 抗菌薬感受性 ・セファレキシン→38.2%
・アモキシシリン/クラブラン酸→52.4%
・ミノサイクリン→34.7%
・オフロキサシン→31.2%
・ノルフロキサシン→34.1%
・リンコマイシン→1.2%
・クリンダマイシン→11.2%
S. schleiferi
- 割合20サンプル/10.5%
- メチシリン耐性(mecA遺伝子)率6サンプル/30.0%
- 抗菌薬感受性・セファレキシン→55%
・アモキシシリン/クラブラン酸→80%
・ミノサイクリン→70%
・オフロキサシン→45%
・ノルフロキサシン→45%
・リンコマイシン→0%
・クリンダマイシン→30%
MRSPの経時的変化
北里大学の調査チームは健常な犬と膿皮症を発症した犬の皮膚からブドウ球菌の一種「S. pseudintermedius」を採取し、抗菌薬への感受性が時間の経過とともにどのように変化したかを検証しました。主な結果が以下です( :Onuma, 2011)。
:Onuma, 2011)。
 :Onuma, 2011)。
:Onuma, 2011)。
膿皮症皮膚
- 採取時期1999~2000年セファレキシン・セファロスポリン・オキサシリン・フルオロキノロン感受性
- 採取時期2009年セファロスポリン耐性7.1~12.5%/オキサシリン耐性11.4%/フルオロキノロン耐性50%
健常皮膚
- 採取時期2000~2002年セファレキシン・セファロスポリン・オキサシリン・フルオロキノロン感受性
- 採取時期2009年セファレキシン・セファロスポリン・オキサシリン感受性/フルオロキノロン耐性30%
病原菌はどう移る?
膿皮症において問題となる多剤耐性菌が移るリスクは病院への入院頻度、入院期間、外科手術歴、頻回の抗菌治療などで高まります。人間においても動物においても、健康を保ったり病気を治療するために訪れる病院自体が病原菌の温床になっているという側面があります。
移る場所による特徴
人間の医療分野で問題となるメチシリン耐性黄色ブドウ球菌(MRSA)には、移る場所によって院内感染型と市中感染型があります。前者の特徴は薬剤耐性が高く入院患者から分離されることが多いこと、後者の特徴は薬剤耐性がそれほど高くなく、遺伝子型が多様で市中感染患者から分離されることが多いことです。
膿皮症を発症した犬から分離されることが多いメチシリン耐性ブドウ球菌(MRSP)を調べたところ、どうやら人医学におけるMRSAと同じ傾向があることがわかりました。麻布大学の調査チームは犬から282のサンプルを採取し、ブドウ球菌(S. pseudintermedius)の遺伝子型と表現型および感染場所にどのような特徴があるのかを調べました( :Kasai, 2016)。
:Kasai, 2016)。
その結果、全体の69.1%に相当する195サンプルがメチシリン耐性を示す「mecA」遺伝子を保有していたと言います。さらに遺伝子型から細分したところ以下の2種類に区分することが可能だったとも。
正確な感染ルートを明らかにすることは容易ではありませんが、院内で移るパターンでは動物病院の床、診察台、医療器具(聴診器・浴槽・入院ケージ etc)、市中で移るパターンでは地面、ドッグラン、他の犬との直接的な接触などが病原菌を媒介してるのではないかと推測されます。
膿皮症を発症した犬から分離されることが多いメチシリン耐性ブドウ球菌(MRSP)を調べたところ、どうやら人医学におけるMRSAと同じ傾向があることがわかりました。麻布大学の調査チームは犬から282のサンプルを採取し、ブドウ球菌(S. pseudintermedius)の遺伝子型と表現型および感染場所にどのような特徴があるのかを調べました(
 :Kasai, 2016)。
:Kasai, 2016)。 その結果、全体の69.1%に相当する195サンプルがメチシリン耐性を示す「mecA」遺伝子を保有していたと言います。さらに遺伝子型から細分したところ以下の2種類に区分することが可能だったとも。
2タイプのMRSP
- SCCmecタイプIII (52.8%)動物病院の受診や抗菌薬治療と連関/塩基配列タイプは世界各地で地域限定の流行を引き起こす71-MRSP
- SCCmecタイプV (37.4%)動物病院の受診や抗菌薬治療と無関係/塩基配列タイプはバラバラ
正確な感染ルートを明らかにすることは容易ではありませんが、院内で移るパターンでは動物病院の床、診察台、医療器具(聴診器・浴槽・入院ケージ etc)、市中で移るパターンでは地面、ドッグラン、他の犬との直接的な接触などが病原菌を媒介してるのではないかと推測されます。
移るパターン「人と犬」
人間と犬がひとつ屋根の下で暮らしている場合、膿皮症を引き起こす病原菌が「人間→犬」「犬→人間」という双方向に移る点に気を付けなければなりません。
例えばデンマークのコペンハーゲンにある王立獣医農科大学の調査チームは2002年9月から10月の期間、深在性膿皮症と診察された犬13頭、その犬の飼い主13人、および犬と接触する機会がない比較対照群13人を対象とし、病変部(犬のみ)、口腔内、および鼻腔内から綿棒で菌を採取してヒトの口腔内常在菌であるブドウ球菌の一種「S. intermedius」の陽性率を調べました( :Guardabassi, 2004)。
:Guardabassi, 2004)。
その結果、患犬の飼い主からは53.8%(7人)、比較対照群からは7.7%(1人)の割合で菌が検出されたといいます。また前者のうち6人は犬と同じ系統の菌を保有しており、犬と人間で共有されていた菌は最多で5つの抗菌薬(ペニシリン・フシジン酸・テトラサイクリン・クロラムフェニコール・マクロライド/リンコサミド)に耐性を有していることが併せて確認されました。
手や顔を舐めると言った密な接触を通じて病原菌が移り、犬を飼っている人の保菌率が高まってしまったものと推測されます。
例えばデンマークのコペンハーゲンにある王立獣医農科大学の調査チームは2002年9月から10月の期間、深在性膿皮症と診察された犬13頭、その犬の飼い主13人、および犬と接触する機会がない比較対照群13人を対象とし、病変部(犬のみ)、口腔内、および鼻腔内から綿棒で菌を採取してヒトの口腔内常在菌であるブドウ球菌の一種「S. intermedius」の陽性率を調べました(
 :Guardabassi, 2004)。
:Guardabassi, 2004)。その結果、患犬の飼い主からは53.8%(7人)、比較対照群からは7.7%(1人)の割合で菌が検出されたといいます。また前者のうち6人は犬と同じ系統の菌を保有しており、犬と人間で共有されていた菌は最多で5つの抗菌薬(ペニシリン・フシジン酸・テトラサイクリン・クロラムフェニコール・マクロライド/リンコサミド)に耐性を有していることが併せて確認されました。
手や顔を舐めると言った密な接触を通じて病原菌が移り、犬を飼っている人の保菌率が高まってしまったものと推測されます。
移るパターン「犬と同居動物」
膿皮症を発症した犬が他の動物と同居している場合、高い確率で病原菌が移ってしまう危険性があります( :Duijkeren, 2011)。
:Duijkeren, 2011)。
オランダユトレヒト大学のチームは、大学付属の獣医微生物診断センターにおいてMRSP陽性と診断された動物を飼育している20世帯を対象とした調査を行いました。
過去12ヶ月間のうち体のどこかでMRSPが検出されたという基準で選抜したところ、犬を飼っている18世帯と猫を飼っている2世帯が残ったといいます。調査に参加した時点(最初の診断から2~355日)における犬猫たちのMRSP陽性率は75%(15/20)で、同居人の陽性率が4%(2/45)だったのに対し、同居動物の陽性率はそれよりかなり高い33%(9/27)だったといいます。また生活環境(睡眠場所・食事場所・ソファーの下・ドアマット・窓枠・食器棚・階段、廊下など)から1世帯につき5~8サンプルを採取して調べた結果、MRSP陽性率が44%(58/131)に達したとも。
同居人と比べて同居動物における陽性率が圧倒的に高かった理由としては、膿皮症を抱えた動物と長時間直接的に接触する機会が多いことや、口を使ったグルーミングを通して病原菌が容易に移ってしまうことなどが想定されています。
 :Duijkeren, 2011)。
:Duijkeren, 2011)。オランダユトレヒト大学のチームは、大学付属の獣医微生物診断センターにおいてMRSP陽性と診断された動物を飼育している20世帯を対象とした調査を行いました。
過去12ヶ月間のうち体のどこかでMRSPが検出されたという基準で選抜したところ、犬を飼っている18世帯と猫を飼っている2世帯が残ったといいます。調査に参加した時点(最初の診断から2~355日)における犬猫たちのMRSP陽性率は75%(15/20)で、同居人の陽性率が4%(2/45)だったのに対し、同居動物の陽性率はそれよりかなり高い33%(9/27)だったといいます。また生活環境(睡眠場所・食事場所・ソファーの下・ドアマット・窓枠・食器棚・階段、廊下など)から1世帯につき5~8サンプルを採取して調べた結果、MRSP陽性率が44%(58/131)に達したとも。
同居人と比べて同居動物における陽性率が圧倒的に高かった理由としては、膿皮症を抱えた動物と長時間直接的に接触する機会が多いことや、口を使ったグルーミングを通して病原菌が容易に移ってしまうことなどが想定されています。
犬の膿皮症の検査・診断
膿皮症の検査では病変部位の範囲と深さの判定、病原体の特定、皮膚症状を引き起こしている一次的な疾患の検索などが行われます。膿皮症が再発症例で病院を変えた場合は、過去に使用された抗菌薬の種類が重要となりますので、あらかじめ処方されたすべての抗菌薬を調べておきます。
視診
膿皮症の検査診察に際してはまず病変部を肉眼で確認する視診が行われます。典型的な外観は「病態と症状」で例示しましたが、以下に示すような間違えやすい他の皮膚疾患がたくさんあるため、皮膚の状態を見ただけで膿皮症の診断を下すことは容易ではありません( :Gortel, 2013)。
:Gortel, 2013)。
 :Gortel, 2013)。
:Gortel, 2013)。
若年性蜂巣炎
若年性蜂巣炎は3週齢~4ヶ月齢の子犬に後発することからパピーストラングル(puppy strangle)とも呼ばれます。
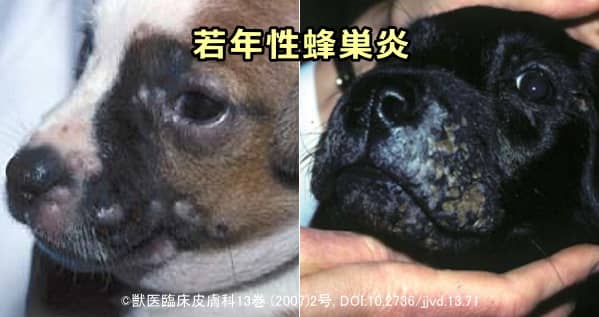 丘疹や瘻管が急に発症し、わずか48時間程度で痂皮(かさぶた)が形成されます。好発部位は口唇、マズル、あご、眼球周辺、鼻梁で、細菌性蜂巣炎や深在性膿皮症によく間違われます。無菌性で糖質コルチコイドに反応しやすいとされます。
丘疹や瘻管が急に発症し、わずか48時間程度で痂皮(かさぶた)が形成されます。好発部位は口唇、マズル、あご、眼球周辺、鼻梁で、細菌性蜂巣炎や深在性膿皮症によく間違われます。無菌性で糖質コルチコイドに反応しやすいとされます。
 丘疹や瘻管が急に発症し、わずか48時間程度で痂皮(かさぶた)が形成されます。好発部位は口唇、マズル、あご、眼球周辺、鼻梁で、細菌性蜂巣炎や深在性膿皮症によく間違われます。無菌性で糖質コルチコイドに反応しやすいとされます。
丘疹や瘻管が急に発症し、わずか48時間程度で痂皮(かさぶた)が形成されます。好発部位は口唇、マズル、あご、眼球周辺、鼻梁で、細菌性蜂巣炎や深在性膿皮症によく間違われます。無菌性で糖質コルチコイドに反応しやすいとされます。
IRLPP
IRLPP(Imunomodulatory responsive lymphocytic plasmacytic pododermatitis)は指間膿皮症に似た症状を呈する疾患で、直訳すると「免疫調整反応性・リンパ球性・形質細胞性足皮膚炎」となります。四肢全てに発症することが多く、年齢、性別、季節性は確認されていません。主な症状は紅斑、腫脹、痛み、脱毛、洞管などで、組織学的には表皮の過形成、角質過形成、海綿化 、浮腫、血管周囲のリンパ細胞・形質細胞結集などが確認されます。指間毛嚢虫症や深在性膿皮症と間違われやすく、抗菌治療には反応しないかわりに経口コルチコイドやシクロスポリン治療に反応します。
落葉性天疱瘡
落葉性天疱瘡は浮腫性の丘疹や膿疱を特徴とする皮膚疾患の一種です。
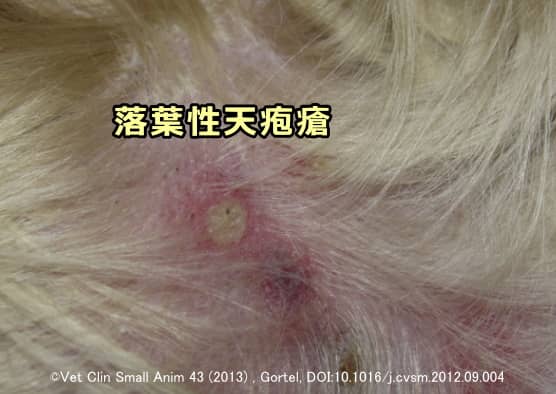 膿瘍や痂皮(かさぶた)が表在性毛包炎や伝染性膿痂疹と間違われますが、ブドウ球菌が増殖にくい鼻鏡、顔、耳介内部、肉球などが好発部位とされています。細胞診や組織学的検査では有棘細胞解離を伴う無菌性好中球性膿疱が確認されます。
膿瘍や痂皮(かさぶた)が表在性毛包炎や伝染性膿痂疹と間違われますが、ブドウ球菌が増殖にくい鼻鏡、顔、耳介内部、肉球などが好発部位とされています。細胞診や組織学的検査では有棘細胞解離を伴う無菌性好中球性膿疱が確認されます。
 膿瘍や痂皮(かさぶた)が表在性毛包炎や伝染性膿痂疹と間違われますが、ブドウ球菌が増殖にくい鼻鏡、顔、耳介内部、肉球などが好発部位とされています。細胞診や組織学的検査では有棘細胞解離を伴う無菌性好中球性膿疱が確認されます。
膿瘍や痂皮(かさぶた)が表在性毛包炎や伝染性膿痂疹と間違われますが、ブドウ球菌が増殖にくい鼻鏡、顔、耳介内部、肉球などが好発部位とされています。細胞診や組織学的検査では有棘細胞解離を伴う無菌性好中球性膿疱が確認されます。
皮膚細胞診
皮膚細胞診は粘着テープ、ガラススライド、スワブ(綿棒)、注射針などを用いて病変部から採取した組織や浸出液を顕微鏡で観察し、細菌や炎症性細胞の状態を確認することです。院内における予備診断に利用されます。
細菌の形を確認することでブドウ球菌、桿菌、イースト(マラセチア)の判定が可能となり、病原菌の特定に役立ちます。また細胞を観察することで膿皮症の特徴である好中球性炎症を確認することができます。その他、深在性膿皮症ではマクロファージ、せつ腫症では好酸球が同時に見られることもあります。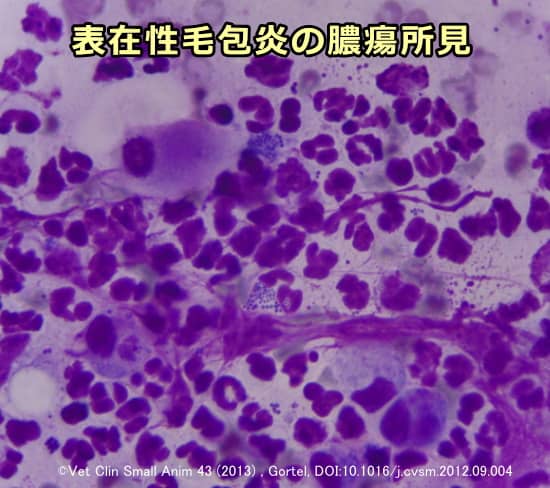 予備診断に際しては、炎症性細胞の中に細菌が確認されるような場合は膿皮症、細菌は確認されるけれども好中球が確認されないような場合は単なる細菌異常増殖症、好中球性炎症は見られるけれども細菌の数が少なかったり全く確認できないような場合は落葉性天疱瘡を始めとした無菌性の炎症という具合に判定していきます。細菌や毒素によって好中球が劣化(核溶解)した場合、細胞崩壊によって放出された核を菌糸と見間違うことがありますので、ある程度の訓練が必要です。
予備診断に際しては、炎症性細胞の中に細菌が確認されるような場合は膿皮症、細菌は確認されるけれども好中球が確認されないような場合は単なる細菌異常増殖症、好中球性炎症は見られるけれども細菌の数が少なかったり全く確認できないような場合は落葉性天疱瘡を始めとした無菌性の炎症という具合に判定していきます。細菌や毒素によって好中球が劣化(核溶解)した場合、細胞崩壊によって放出された核を菌糸と見間違うことがありますので、ある程度の訓練が必要です。
細菌の形を確認することでブドウ球菌、桿菌、イースト(マラセチア)の判定が可能となり、病原菌の特定に役立ちます。また細胞を観察することで膿皮症の特徴である好中球性炎症を確認することができます。その他、深在性膿皮症ではマクロファージ、せつ腫症では好酸球が同時に見られることもあります。
 予備診断に際しては、炎症性細胞の中に細菌が確認されるような場合は膿皮症、細菌は確認されるけれども好中球が確認されないような場合は単なる細菌異常増殖症、好中球性炎症は見られるけれども細菌の数が少なかったり全く確認できないような場合は落葉性天疱瘡を始めとした無菌性の炎症という具合に判定していきます。細菌や毒素によって好中球が劣化(核溶解)した場合、細胞崩壊によって放出された核を菌糸と見間違うことがありますので、ある程度の訓練が必要です。
予備診断に際しては、炎症性細胞の中に細菌が確認されるような場合は膿皮症、細菌は確認されるけれども好中球が確認されないような場合は単なる細菌異常増殖症、好中球性炎症は見られるけれども細菌の数が少なかったり全く確認できないような場合は落葉性天疱瘡を始めとした無菌性の炎症という具合に判定していきます。細菌や毒素によって好中球が劣化(核溶解)した場合、細胞崩壊によって放出された核を菌糸と見間違うことがありますので、ある程度の訓練が必要です。
細菌培養
細菌培養とは、病変部から採取した細菌をラボに送って培養し、細菌種~細菌株レベルで細かく特定することです。解析結果は確定診断と抗菌薬の決定因として利用されます。細菌培養が行われるのは主に以下のような症例です。
細菌培養が必要となる症例
- 家族や同居動物に抗菌薬の治療歴がある
- メチシリン耐性ブドウ球菌の保菌動物との接触がある
- 経験的治療への反応が薄い~反応しない症例
- グラム陰性菌が疑われる
- 非定型的な細菌による感染
- 深在性膿皮症
- 重度で命に関わる感染症
- 重度に再発性の症例
細菌の採取方法
- 針穿刺注射針で吸引する採取方法/膿疱・出血性水疱やせつ腫症が潰瘍に発展したり破裂する前の深在性膿皮症
- スワブ綿棒で病変部をこする採取方法/膿疱・表皮小輪・痂皮・細菌異常増殖が疑われる箇所
- パンチ生検皮膚組織を深く円形に切り取る採取方法/深在性膿皮症・舐性皮膚炎・毛包炎
抗菌薬感受性テスト
抗菌薬感受性テストは、膿皮症を引き起こしている原因菌に最も効く抗菌薬が何であるかを明らかにするテストのことです。培養した細菌と薬剤とを実際に接触させ、菌の発育が止まる「最小発育阻止濃度」(MIC)を推定します。明らかになったMICを基にし、患部における濃度を「MICの○%」や「MICの○倍」という形で推定しながら抗菌薬の最適な投与量を決めていきます( :Beco, 2013)。
:Beco, 2013)。
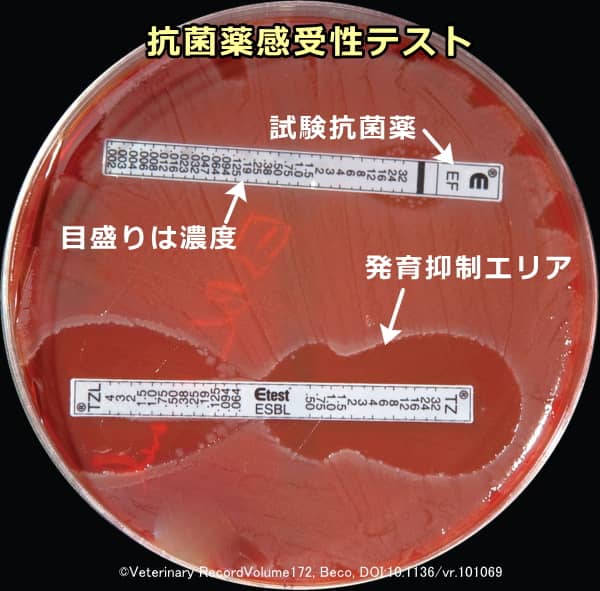 治療への反応が薄い~反応しない症例、重度に再発性の症例、深在性膿皮症(大腸菌・緑膿菌・プロテウス属・偏性嫌気性菌が混合感染していることあり)においては細菌培養とともに感受性テストを行うことが常に推奨されています。
治療への反応が薄い~反応しない症例、重度に再発性の症例、深在性膿皮症(大腸菌・緑膿菌・プロテウス属・偏性嫌気性菌が混合感染していることあり)においては細菌培養とともに感受性テストを行うことが常に推奨されています。
原因菌として多いブドウ球菌を菌株レベルで区別しないと、S.schleiferiのコアグラーゼ陰性と陽性を取り違えて全く無意味な薬を投与することになりかねません。また原因菌としてはマイナーなマイコバクテリウム・アクチノマイセス・ノカルディアなどをブドウ球菌と混同すると、やはり無計画で無節操な抗菌薬治療につながり、最悪のケースでは薬剤耐性を引き起こしてしまいます。
時間の経過とともに薬剤耐性が変化していることもありますので、5年前のMRSPと現在のMRSPを同じであると想定し、感受性テストをスキップして当てずっぽうで抗菌薬を投与することは厳禁です。また別の犬に処方された薬や人間に処方された薬を、「余ってもったいない」という理由で転用することも薬剤耐性につながる危険性があります。
 :Beco, 2013)。
:Beco, 2013)。
 治療への反応が薄い~反応しない症例、重度に再発性の症例、深在性膿皮症(大腸菌・緑膿菌・プロテウス属・偏性嫌気性菌が混合感染していることあり)においては細菌培養とともに感受性テストを行うことが常に推奨されています。
治療への反応が薄い~反応しない症例、重度に再発性の症例、深在性膿皮症(大腸菌・緑膿菌・プロテウス属・偏性嫌気性菌が混合感染していることあり)においては細菌培養とともに感受性テストを行うことが常に推奨されています。原因菌として多いブドウ球菌を菌株レベルで区別しないと、S.schleiferiのコアグラーゼ陰性と陽性を取り違えて全く無意味な薬を投与することになりかねません。また原因菌としてはマイナーなマイコバクテリウム・アクチノマイセス・ノカルディアなどをブドウ球菌と混同すると、やはり無計画で無節操な抗菌薬治療につながり、最悪のケースでは薬剤耐性を引き起こしてしまいます。
時間の経過とともに薬剤耐性が変化していることもありますので、5年前のMRSPと現在のMRSPを同じであると想定し、感受性テストをスキップして当てずっぽうで抗菌薬を投与することは厳禁です。また別の犬に処方された薬や人間に処方された薬を、「余ってもったいない」という理由で転用することも薬剤耐性につながる危険性があります。
犬の膿皮症の治療
犬の膿皮症の治療において最優先で行われるのは、一次疾患の検索とそれに対する治療です。根本的な原因にアプローチしない限り、いつまでたっても症状を一時的に軽減するだけの対症療法で終わってしまいます。
一次的な原因によって引き起こされた二次的な膿皮症の対症療法でメインとなるのが抗菌薬治療です。大別すると、限定的なエリアをターゲットとしてピンポイントで抗菌薬を投与する「局所治療」と、広範なエリアをターゲットとして血流を通じて抗菌薬を投与する「全身治療」とに分けられます。近年は薬剤耐性菌への警戒から抗菌薬を使わない治療法への関心も高まっていますので、代表的な「代替治療」も併せてご紹介します。
一次的な原因によって引き起こされた二次的な膿皮症の対症療法でメインとなるのが抗菌薬治療です。大別すると、限定的なエリアをターゲットとしてピンポイントで抗菌薬を投与する「局所治療」と、広範なエリアをターゲットとして血流を通じて抗菌薬を投与する「全身治療」とに分けられます。近年は薬剤耐性菌への警戒から抗菌薬を使わない治療法への関心も高まっていますので、代表的な「代替治療」も併せてご紹介します。
膿皮症の局所治療
局所治療の最大の特徴は、薬剤が肝臓による代謝作用を受けず患部に直接届くという点です。近年は薬剤耐性菌の偶発的な出現を予防するため、可能な場合は常に全身治療よりも局所治療を優先的に行うべきであるという意見が大勢を占めています。
局所治療の種類と特徴
犬の膿皮症において行われる主な局所治療の種類と特徴は以下です。薬剤をどのような形で適用するにせよ、メリットとデメリットがあります( :Frosini, 2020)。
:Frosini, 2020)。
 :Frosini, 2020)。
:Frosini, 2020)。
- クリーム・ジェル有効成分を粘液~糊状にして患部に塗る薬剤
【メリット】ホットスポットなど皮膚表層の小領域に適用しやすい/リンスが不要
【デメリット】小さいエリアにしか使えない/皮膚ではなく被毛に付着することあり - 懸濁液(サスペンション)有効成分を粒子にして液体の中に散りばめ、患部に塗る薬剤
【メリット】ホットスポットなど皮膚表層の小領域に適用しやすい/リンスが不要
【デメリット】小さいエリアにしか使えない/皮膚ではなく被毛に付着することあり - ムース有効成分を泡状にして患部に塗る薬剤
【メリット】指間の細菌異常増殖症などに適用しやすい/リンスが不要
【デメリット】小さいエリアにしか使えない - シャンプー有効成分をお湯に溶いて薄めて使用する液状の薬剤
【メリット】広範囲の表在性膿皮症やメチシリン耐性ブドウ球菌(MRS)への効果が期待できる/毛に残存効果あり/被毛やふけによる生活環境汚染を予防できる
【デメリット】長毛種には不向き/浴槽やシャワーが必要/寒い季節は不向き/すぐ汚れる/時間がかかる/リンス前の皮膚と薬剤の接触時間が短い - スプレー有効成分を溶媒とともに霧状にして患部に吹きかける薬剤
【メリット】適用しやすい/リンス不要
【デメリット】皮膚より被毛に付着しやすい/表層膿皮症の小領域にしか使えない - 医療用シート(ワイプ・クロス)有効成分を繊維状のものに染み込ませて患部に当てる薬剤
【メリット】顔の間擦疹のようにしわの間など細かい部位にも届く/リンス不要
【デメリット】皮膚より被毛に付着しやすい/小領域にしか使えない
局所治療の有効成分
膿皮症の局所治療に関し、世界共通の推奨有効成分はありません。コンパニオンアニマル感染症国際協会の専門家委員会(ISCAID)は表在性の毛包炎に対する抗菌薬治療のガイドラインを発表しており( :ISCAID, 2014)、FECAVA(欧州小動物獣医師会連合会)も日本獣医皮膚科学会も部分的に追従しているので以下で簡単にご紹介します。
:ISCAID, 2014)、FECAVA(欧州小動物獣医師会連合会)も日本獣医皮膚科学会も部分的に追従しているので以下で簡単にご紹介します。
日本国内では半ば民間療法的に「イソジン」を使っている人もいるようですが、有効成分であるポビドンヨードに関しては「ひょっとしたら有効かもしれない」程度の評価であり、国外でも国内でも優先的に使う推奨薬としては扱われていません( :Beco, 2013)。
:Beco, 2013)。
抗炎症薬であるグルココルチコイド製剤に関しては、使用すると病変が改善したように見えるため、「治ったからもういいや」と自己判断して抗菌薬使用のコンプライアンスが断たれてしまう危険性があります。推奨している獣医師と禁忌としている獣医師が混在している理由は、上記した二面性があるからです。
 :ISCAID, 2014)、FECAVA(欧州小動物獣医師会連合会)も日本獣医皮膚科学会も部分的に追従しているので以下で簡単にご紹介します。
:ISCAID, 2014)、FECAVA(欧州小動物獣医師会連合会)も日本獣医皮膚科学会も部分的に追従しているので以下で簡単にご紹介します。
膿皮症の局所治療薬
- 病変が限局的な場合ヒドロキシ酸(酢酸・乳酸・リンゴ酸)、過酸化ベンゾイル、スルファジアジン銀を含むジェル、クリーム、軟膏、ローション、医療用シート
- 病変が広範囲に及ぶ場合クロルヘキシジン、過酸化ベンゾイル、乳酸エチル、ポビドンヨード、トリクロサンを含むシャンプー、リンス、コンディショナー、ローション、スプレー
日本国内では半ば民間療法的に「イソジン」を使っている人もいるようですが、有効成分であるポビドンヨードに関しては「ひょっとしたら有効かもしれない」程度の評価であり、国外でも国内でも優先的に使う推奨薬としては扱われていません(
 :Beco, 2013)。
:Beco, 2013)。抗炎症薬であるグルココルチコイド製剤に関しては、使用すると病変が改善したように見えるため、「治ったからもういいや」と自己判断して抗菌薬使用のコンプライアンスが断たれてしまう危険性があります。推奨している獣医師と禁忌としている獣医師が混在している理由は、上記した二面性があるからです。
膿皮症の全身治療
全身治療の特徴は、血流に乗った薬剤が体の細かい部位や皮膚の深い層にまで行き届くという点です。広範囲の表在性膿皮症や深在性膿皮症など、局所治療が難しい症例に対して行われます。全身療法を行う場合、病変部の病原菌だけでなく腸内細菌も偶発的に薬剤耐性を獲得してしまう危険性があることから、抗菌スペクトラムがなるべく狭い抗菌薬から使用することが推奨されています。
メチシリン感受性菌の治療
表在性膿皮症と診断された犬に抗菌薬の治療歴がない、家族もしくは同居動物に抗菌薬の治療歴がない、メチシリン耐性ブドウ球菌の保菌動物との接触がない場合、病原菌はメチシリン感受性菌であると想定されます。一般社団法人日本獣医皮膚科学会が日本国内におけるメチシリン感受性菌に対する第一選択薬として推奨しているのは第一世代セファロスポリン(セファレキシンなど)とクラブラン酸加アモキシシリンです( :Yamazaki, 2017)。この推奨項目には海外で行われた複数の調査が基本データとして用いられています。
イギリスにある王立獣医大学のチームは医学データベースを回顧的に参照し、膿皮症をターゲットとして行われた全身治療の薬効を、対照群を設けて比較した調査17報のエビデンスレベルを検証しました(
:Yamazaki, 2017)。この推奨項目には海外で行われた複数の調査が基本データとして用いられています。
イギリスにある王立獣医大学のチームは医学データベースを回顧的に参照し、膿皮症をターゲットとして行われた全身治療の薬効を、対照群を設けて比較した調査17報のエビデンスレベルを検証しました( :Summers, 2012)。また得られた知見を元にし、コンパニオンアニマル感染症国際協会の専門家委員会(ISCAID)が犬の細菌性表在性毛包炎に対する抗菌薬治療のガイドラインを発表しています(
:Summers, 2012)。また得られた知見を元にし、コンパニオンアニマル感染症国際協会の専門家委員会(ISCAID)が犬の細菌性表在性毛包炎に対する抗菌薬治療のガイドラインを発表しています( :ISCAID, 2014)。さらにヨーロッパにある複数国で開業している獣医師たちからなる共同チームは、皮膚の細菌感染症に対して優先的に用いるべき抗菌薬の推奨リストを提案しています(
:ISCAID, 2014)。さらにヨーロッパにある複数国で開業している獣医師たちからなる共同チームは、皮膚の細菌感染症に対して優先的に用いるべき抗菌薬の推奨リストを提案しています( :Beco, 2013)。
:Beco, 2013)。
上記した知見をまとめたリストが以下で、太字はISCAIDとEU医師団に両方に共通した推奨薬です。第二候補薬は第一候補薬で効果が見られなかった場合においてのみ考慮するサブリストであり、必ずしも第一候補薬より強力で有効という意味ではありません。
ただしセファレキシンに関するエビデンスは十分ではなく、クラブラン酸加アモキシシリンについても安全性を含めたエビデンスが不十分であることから、適切な投与量、投与回数、および投与期間などについて追加試験が必要であると忠告しています。またクリンダマイシンおよびリンコマイシンに関しては、メチシリン感受性のS. pseudintermediusであっても薬剤抵抗性を示す株が報告されていることから、国内における効果に疑問が呈されています。
細菌検査と培養の適切なインターバルに関して世界共通の推奨はありませんが、2週間全身療法を行っても50%未満の改善しか認められない場合、治療にも関わらず病変が増加している場合、6週間治療を行っても病変が残っている場合、細胞診で桿菌様の細菌が見つかった場合、さらに多剤耐性菌に感染した疑いが強い場合には、改めて病変部から細菌を採取し、培養検査をして菌を特定することが必要とされています。
 :Yamazaki, 2017)。この推奨項目には海外で行われた複数の調査が基本データとして用いられています。
イギリスにある王立獣医大学のチームは医学データベースを回顧的に参照し、膿皮症をターゲットとして行われた全身治療の薬効を、対照群を設けて比較した調査17報のエビデンスレベルを検証しました(
:Yamazaki, 2017)。この推奨項目には海外で行われた複数の調査が基本データとして用いられています。
イギリスにある王立獣医大学のチームは医学データベースを回顧的に参照し、膿皮症をターゲットとして行われた全身治療の薬効を、対照群を設けて比較した調査17報のエビデンスレベルを検証しました( :Summers, 2012)。また得られた知見を元にし、コンパニオンアニマル感染症国際協会の専門家委員会(ISCAID)が犬の細菌性表在性毛包炎に対する抗菌薬治療のガイドラインを発表しています(
:Summers, 2012)。また得られた知見を元にし、コンパニオンアニマル感染症国際協会の専門家委員会(ISCAID)が犬の細菌性表在性毛包炎に対する抗菌薬治療のガイドラインを発表しています( :ISCAID, 2014)。さらにヨーロッパにある複数国で開業している獣医師たちからなる共同チームは、皮膚の細菌感染症に対して優先的に用いるべき抗菌薬の推奨リストを提案しています(
:ISCAID, 2014)。さらにヨーロッパにある複数国で開業している獣医師たちからなる共同チームは、皮膚の細菌感染症に対して優先的に用いるべき抗菌薬の推奨リストを提案しています( :Beco, 2013)。
:Beco, 2013)。上記した知見をまとめたリストが以下で、太字はISCAIDとEU医師団に両方に共通した推奨薬です。第二候補薬は第一候補薬で効果が見られなかった場合においてのみ考慮するサブリストであり、必ずしも第一候補薬より強力で有効という意味ではありません。
第一候補薬
- ISCAID推奨第一世代セファロスポリン系薬 | クラブラン酸加アモキシシリン | クリンダマイシン | エリスロマイシン | ST合剤
- EU医師団推奨第一世代セファロスポリン系薬(セファドロキシル・セファレキシン) | クラブラン酸加アモキシシリン | クリンダマイシン | リンコマイシン | 第三世代セファロスポリン系薬(セフポドキシム・セフォベシン)
第二候補薬
- ISCAID推奨第三世代セファロスポリン系薬 | ミノサイクリン/ドキシサイクリン | クロラムフェニコール | ホスホマイシン系薬 | アミノグリコシド系薬 | リファンピシン
- EU医師団推奨第三世代セファロスポリン系薬(セフポドキシム・セフォベシン) | ジフロキサシン | エンロフロキサシン | マルボフロキサシン | オルビフロキサシン | プラドフロキサシン
ただしセファレキシンに関するエビデンスは十分ではなく、クラブラン酸加アモキシシリンについても安全性を含めたエビデンスが不十分であることから、適切な投与量、投与回数、および投与期間などについて追加試験が必要であると忠告しています。またクリンダマイシンおよびリンコマイシンに関しては、メチシリン感受性のS. pseudintermediusであっても薬剤抵抗性を示す株が報告されていることから、国内における効果に疑問が呈されています。
細菌検査と培養の適切なインターバルに関して世界共通の推奨はありませんが、2週間全身療法を行っても50%未満の改善しか認められない場合、治療にも関わらず病変が増加している場合、6週間治療を行っても病変が残っている場合、細胞診で桿菌様の細菌が見つかった場合、さらに多剤耐性菌に感染した疑いが強い場合には、改めて病変部から細菌を採取し、培養検査をして菌を特定することが必要とされています。
メチシリン耐性菌の治療
膿皮症の原因菌としてMRSPやMRSAなど薬剤耐性度が高い細菌が強く疑われるような場合は、細菌培養と抗菌薬感受性試験を行った後、その結果に従って抗菌薬を選択して使用します。個々の症例により処方が異なりますので、よくわからないままとりあえずやってみる「ゴールドスタンダード」や「経験的治療」のようなものは存在しません。
メチシリン耐性菌はβ-ラクタム系抗菌薬だけでなくフルオノロン系抗菌薬を含む多くの系統の抗菌薬に対して耐性を獲得していることがあるため、薬剤の選択は感受性テストの結果を見ながら慎重に行います。当てずっぽうで抗菌薬を変更したり、効果が見られないのに漫然と使用を継続することは、偶発的な薬剤耐性獲得につながる危険性があるため厳禁です。ちなみにFECAVA(欧州小動物獣医師会連合会)は薬剤耐性のリスクを低減するため、表在性であっても深在性であっても膿皮症の治療では可能な限り全身治療をやめて局所治療を優先することを推奨しています( :FECAVA)。
:FECAVA)。
国内においては現在、日本獣医皮膚科学会が中心となり、膿皮症の原因として多いS. pseudintermediusを薬剤に耐性を示さない「メチシリン感受性型」、薬剤耐性傾向は示すが程度が高くない「メチシリン耐性・市中感染型」、 極めて多くの薬剤に対し高度に耐性を示す「メチシリン耐性・院内感染型」の3つに区分し、実情に即した日本独自のガイドライン作成を目指しています。
メチシリン耐性菌はβ-ラクタム系抗菌薬だけでなくフルオノロン系抗菌薬を含む多くの系統の抗菌薬に対して耐性を獲得していることがあるため、薬剤の選択は感受性テストの結果を見ながら慎重に行います。当てずっぽうで抗菌薬を変更したり、効果が見られないのに漫然と使用を継続することは、偶発的な薬剤耐性獲得につながる危険性があるため厳禁です。ちなみにFECAVA(欧州小動物獣医師会連合会)は薬剤耐性のリスクを低減するため、表在性であっても深在性であっても膿皮症の治療では可能な限り全身治療をやめて局所治療を優先することを推奨しています(
 :FECAVA)。
:FECAVA)。国内においては現在、日本獣医皮膚科学会が中心となり、膿皮症の原因として多いS. pseudintermediusを薬剤に耐性を示さない「メチシリン感受性型」、薬剤耐性傾向は示すが程度が高くない「メチシリン耐性・市中感染型」、 極めて多くの薬剤に対し高度に耐性を示す「メチシリン耐性・院内感染型」の3つに区分し、実情に即した日本独自のガイドライン作成を目指しています。
膿皮症の代替治療
膿皮症を引き起こしている病原菌が抗菌薬に対する耐性を獲得してしまうリスクを回避するため、 薬を用いない代替医療が採用されることがあります。従来の抗菌薬治療に反応しないような難治性の症例で適用されますが、エビデンスレベルが高くないこと、および難治性の症例では膿皮症以外の隠れた疾患に対するアプローチが重要であるという観点から、優先的に行われる治療ではありません。
β-Dグルカン
日本大学生物資源科学部を中心とした調査チームは、甲状腺機能低下症に併発した重度の膿皮症を抱えたアメリカンコッカースパニエルに対し、甲状腺ホルモン製剤と抗菌剤による治療を施したものの十分な反応が見られなかったため、それまでの薬剤に加えてタモギダケエキスを人の投与量から換算して1日1回、18mLを経口投与しました( :Ogawa, 2006)。
:Ogawa, 2006)。
その結果、エキス投与1週後から元気が回復して皮膚病巣が快方に向かい始め、投与4週後には化膿性皮膚病巣がほとんど消失したといいます。さらに投与8週後には頸背部に毛嚢炎をわずかに残しただけで化膿巣は消失し、4ヶ月後には化膿性病巣が完全に消失して全身の被毛が再生したとのこと。
腸管から吸収されたという証拠がないにもも関わらず症状の改善が見られた理由としては、β-Dグルカンが腸管のバイエル板でマクロフアージに取り込まれて脾臓や骨髄に達し、好中球を始めとする免疫関連細胞に作用したからではないかと推測されています。その証拠に、モギダケエキス投与後の単核球におけるサイトカイン関連遺伝子の発現試験でインターロイキン-8の産生亢進が確認されました。IL-8は主にマクロフアージ・線維芽細胞・内皮細胞で産生され、好中球の遊走や貪食能を活性化することから、膿皮症の症状軽減に寄与したのではないかと考えられています。
 :Ogawa, 2006)。
:Ogawa, 2006)。その結果、エキス投与1週後から元気が回復して皮膚病巣が快方に向かい始め、投与4週後には化膿性皮膚病巣がほとんど消失したといいます。さらに投与8週後には頸背部に毛嚢炎をわずかに残しただけで化膿巣は消失し、4ヶ月後には化膿性病巣が完全に消失して全身の被毛が再生したとのこと。
腸管から吸収されたという証拠がないにもも関わらず症状の改善が見られた理由としては、β-Dグルカンが腸管のバイエル板でマクロフアージに取り込まれて脾臓や骨髄に達し、好中球を始めとする免疫関連細胞に作用したからではないかと推測されています。その証拠に、モギダケエキス投与後の単核球におけるサイトカイン関連遺伝子の発現試験でインターロイキン-8の産生亢進が確認されました。IL-8は主にマクロフアージ・線維芽細胞・内皮細胞で産生され、好中球の遊走や貪食能を活性化することから、膿皮症の症状軽減に寄与したのではないかと考えられています。
エンドリシン
北海道にある酪農学園大学の調査チームは犬の皮膚病変部から20菌株、外耳病変部から20菌株のブドウ球菌を単離し、バクテリオファージ(細菌に感染して増殖し宿主を溶菌するウイルス)およびエンドリシン(細胞内で形成されたファージが細胞を壊して外に出ていく際に使用する酵素の一種)に対する感受性を調査しました( :Nakamura, 2020)。
:Nakamura, 2020)。
単離された菌株のうち「S.pseudintermedius(23株)」の43.5%、「S.schleiferi(16株)」の31.3%が抗菌薬耐性を示し、前者の65.2%は多剤耐性だったといいます。バクテリオファージ(PhiSA012)に関しては細菌への感染能はあるものの食作用は示さず、エンドリシン(Lys-phiSA012)に関してはコロニー形成単位(CFU)を減少させる作用が確認されたとも。抗菌薬の代わりとしてはエンドリシンが有望ではないかとの結論に至っています。
 :Nakamura, 2020)。
:Nakamura, 2020)。単離された菌株のうち「S.pseudintermedius(23株)」の43.5%、「S.schleiferi(16株)」の31.3%が抗菌薬耐性を示し、前者の65.2%は多剤耐性だったといいます。バクテリオファージ(PhiSA012)に関しては細菌への感染能はあるものの食作用は示さず、エンドリシン(Lys-phiSA012)に関してはコロニー形成単位(CFU)を減少させる作用が確認されたとも。抗菌薬の代わりとしてはエンドリシンが有望ではないかとの結論に至っています。
エッセンシャルオイル
イタリア・ナポリ大学の調査チームは11種類のエッセンシャルオイルを対象とし、メチシリン感受性S.pseudintermedius(MSSP)およびメチシリン耐性S.pseudintermedius(MRSP)に対してどの程度の抗菌・殺菌効果を有しているかを検証しました( :Nocera, 2020)。
:Nocera, 2020)。
その結果、どちらの菌株に対してもセイロンニッケイ(Cinnamomum zeylanicum)が最も安定した効果を示したといいます。 具体的には、最小発育阻止濃度(特定の菌が発育しなくなるために必要な最小濃度に対応する希釈倍数)に関しては8種類の菌株に対しどれも1:1024、最小致死濃度(特定の菌数を0.1%以下に減らすために必要な最小濃度に対応する希釈倍数)に関しては1:512~1:1024というものでした。実験室レベルの調査結果ですが、有効成分の構成や濃度を均一にできれば、生体に適用してもある程度は効果が期待できるのではないかと結論づけています。
またタイ・コンケン大学が行った別の調査では、S.pseudintermediusに対する最小発育阻止濃度、最小致死濃度、最小バイオフィルム発育阻止濃度のすべてにおいてレモングラスが最も効果的だったと報告されています( :Aiemsaard, 2020)。
:Aiemsaard, 2020)。
 :Nocera, 2020)。
:Nocera, 2020)。その結果、どちらの菌株に対してもセイロンニッケイ(Cinnamomum zeylanicum)が最も安定した効果を示したといいます。 具体的には、最小発育阻止濃度(特定の菌が発育しなくなるために必要な最小濃度に対応する希釈倍数)に関しては8種類の菌株に対しどれも1:1024、最小致死濃度(特定の菌数を0.1%以下に減らすために必要な最小濃度に対応する希釈倍数)に関しては1:512~1:1024というものでした。実験室レベルの調査結果ですが、有効成分の構成や濃度を均一にできれば、生体に適用してもある程度は効果が期待できるのではないかと結論づけています。
またタイ・コンケン大学が行った別の調査では、S.pseudintermediusに対する最小発育阻止濃度、最小致死濃度、最小バイオフィルム発育阻止濃度のすべてにおいてレモングラスが最も効果的だったと報告されています(
 :Aiemsaard, 2020)。
:Aiemsaard, 2020)。
バイオフォトニクス
イタリア・カメリーノ大学のチームは生物学と光工学と合わせたバイオフォトニクス技術を応用した「KLOX BioPhotonic System(KBS)」と呼ばれる医療機器がもつ治療効果を検証しました( :Marchegiani)。具体的には患部に光変換性のジェルを2mmの厚さで塗布した後、およそ5cmの距離からLEDライトを2分間照射し、照射部をきれいに拭き取るというものです。
:Marchegiani)。具体的には患部に光変換性のジェルを2mmの厚さで塗布した後、およそ5cmの距離からLEDライトを2分間照射し、照射部をきれいに拭き取るというものです。
深在性膿皮症と診断された犬たちをランダムで4つのグループに分け、治療法に4種類のバリエーションを設けて最長20週間にわたるモニタリングを行ったところ、治療効果に以下のような違いが見られたと言います。「抗菌薬治療」の内容はセファドロキシルを体重1kg当たり20mgの割合で1日2回経口投与で、「週」とは症状改善までに要した時間のことです。
 :Marchegiani)。具体的には患部に光変換性のジェルを2mmの厚さで塗布した後、およそ5cmの距離からLEDライトを2分間照射し、照射部をきれいに拭き取るというものです。
:Marchegiani)。具体的には患部に光変換性のジェルを2mmの厚さで塗布した後、およそ5cmの距離からLEDライトを2分間照射し、照射部をきれいに拭き取るというものです。 深在性膿皮症と診断された犬たちをランダムで4つのグループに分け、治療法に4種類のバリエーションを設けて最長20週間にわたるモニタリングを行ったところ、治療効果に以下のような違いが見られたと言います。「抗菌薬治療」の内容はセファドロキシルを体重1kg当たり20mgの割合で1日2回経口投与で、「週」とは症状改善までに要した時間のことです。
- 抗菌薬のみ(8頭)→15.5週
- KBSを週2回(5頭)→5.5週
- 抗菌薬+KBS週1回→5.4週
- 抗菌薬+KBS週2回→4.3週
ワクチン
トルコにある複数の大学からなる共同チームは、表在性もしくは深在性の膿皮症と診断された21頭の犬を対象とし、ウシの乳腺炎に対して用いられる細菌ワクチンだけを唯一の治療法とした場合の効果を検証しました( :Borku, 2007)。
:Borku, 2007)。
4ヶ月の期間中11回に渡ってワクチンを接種すると同時に12ヶ月の追跡調査を行い、治療成果を「優良」「良」「悪」の3段階で評価したところ、表在性の治療成功率が100%、深在性のそれが81.82%、全体のそれが90.48%になったといいます。少なくとも原因菌がS.intermediusの場合、ワクチンだけで十分な治療を見込めると結論づけています。
膿皮症の原因菌として圧倒的に多いMRSPをターゲットとした研究も行われています。ポルトガルにある複数の大学からなる共同チームはS. pseudintermediusに発現しているすべてのタンパク質を対象としたプロテオームを行い、361種類の特異タンパクを同定しました( :Couto, 2016)。そのうち39種類は細菌表面に発現しており、健康な犬、アトピー性皮膚炎を抱えた犬、およびアトピー性皮膚炎とS. pseudintermediusの両方を抱えた犬の血清を用いた抗原抗体反応を通じて、抗原性を有した4種類のタンパクにまで絞り込みました。
:Couto, 2016)。そのうち39種類は細菌表面に発現しており、健康な犬、アトピー性皮膚炎を抱えた犬、およびアトピー性皮膚炎とS. pseudintermediusの両方を抱えた犬の血清を用いた抗原抗体反応を通じて、抗原性を有した4種類のタンパクにまで絞り込みました。
これらの抗原タンパクに対応した抗体を形成するようなワクチンを開発できれば、効果的な予防につながると期待されています。
 :Borku, 2007)。
:Borku, 2007)。4ヶ月の期間中11回に渡ってワクチンを接種すると同時に12ヶ月の追跡調査を行い、治療成果を「優良」「良」「悪」の3段階で評価したところ、表在性の治療成功率が100%、深在性のそれが81.82%、全体のそれが90.48%になったといいます。少なくとも原因菌がS.intermediusの場合、ワクチンだけで十分な治療を見込めると結論づけています。
膿皮症の原因菌として圧倒的に多いMRSPをターゲットとした研究も行われています。ポルトガルにある複数の大学からなる共同チームはS. pseudintermediusに発現しているすべてのタンパク質を対象としたプロテオームを行い、361種類の特異タンパクを同定しました(
 :Couto, 2016)。そのうち39種類は細菌表面に発現しており、健康な犬、アトピー性皮膚炎を抱えた犬、およびアトピー性皮膚炎とS. pseudintermediusの両方を抱えた犬の血清を用いた抗原抗体反応を通じて、抗原性を有した4種類のタンパクにまで絞り込みました。
:Couto, 2016)。そのうち39種類は細菌表面に発現しており、健康な犬、アトピー性皮膚炎を抱えた犬、およびアトピー性皮膚炎とS. pseudintermediusの両方を抱えた犬の血清を用いた抗原抗体反応を通じて、抗原性を有した4種類のタンパクにまで絞り込みました。これらの抗原タンパクに対応した抗体を形成するようなワクチンを開発できれば、効果的な予防につながると期待されています。
食用植物の水抽出物
アメリカ・ノースカロライナ州立大学の調査チームは、16種類の食用植物から水を用いて抽出した混合成分(W16P576)がもつ抗菌効果を検証しました( :Baumer, 2019)。
:Baumer, 2019)。
9頭の犬(オス3+メス6/平均2.3歳/平均9.2kg)たちを対象とし、メチシリン感受性のS. pseudintermediusを左右の脇腹(5 × 5 cm)に濃度を変えて人為的に感染させた後、朝と夕方のタイミングでW16P576もしくはプラセボを噴霧し、最長で11日間に及ぶ症状の変化をモニタリングを行いました。8週間の休息期間を設けてW16P576とプラセボを入れ替えて同様のモニタリングを行った結果、W16P576を使用している期間中の病変部スコアがプラセボ期間中に比べて低く抑えられたといいます。この抗菌効果は高濃度の病原菌に感染した病変部でとりわけ顕著でした。
 :Baumer, 2019)。
:Baumer, 2019)。9頭の犬(オス3+メス6/平均2.3歳/平均9.2kg)たちを対象とし、メチシリン感受性のS. pseudintermediusを左右の脇腹(5 × 5 cm)に濃度を変えて人為的に感染させた後、朝と夕方のタイミングでW16P576もしくはプラセボを噴霧し、最長で11日間に及ぶ症状の変化をモニタリングを行いました。8週間の休息期間を設けてW16P576とプラセボを入れ替えて同様のモニタリングを行った結果、W16P576を使用している期間中の病変部スコアがプラセボ期間中に比べて低く抑えられたといいます。この抗菌効果は高濃度の病原菌に感染した病変部でとりわけ顕著でした。
医療用はちみつ
ポルトガルにあるルゾフォナ大学の調査チームは、市販されている医療用のはちみつジェルが膿皮症の犬から単離されたS.pseudintermedius (MSSPとMRSP)に対してどのような抗菌効果を有しているかを検証しました( :Oliveira, 2018)。ジェルおよびジェルから抽出したはちみつ有効成分に分けて特定数の細菌と接触させたところ、MSSPとMRSPに対する有効性は同じで、最小致死濃度に関してはどちらも20%だったと言います。希釈していない状態のジェルを用いた場合、4時間で菌が死滅したとも。
:Oliveira, 2018)。ジェルおよびジェルから抽出したはちみつ有効成分に分けて特定数の細菌と接触させたところ、MSSPとMRSPに対する有効性は同じで、最小致死濃度に関してはどちらも20%だったと言います。希釈していない状態のジェルを用いた場合、4時間で菌が死滅したとも。
またポルトガルにある複数の大学からなる共同調査チームは、市販されている2種類の医療用はちみつが人間および犬の膿皮症患部から分離された11種類のブドウ球菌属(メチシリン感受性株4種/メチシリン耐性株7種)に対して有する抗菌効果を検証しました( :Cremers, 2019)。
:Cremers, 2019)。
細菌の生息密度に1万5千CFUと150万CFUという違いを設け、製品1(はちみつ濃度40%)と製品2(マヌカハニー80%)を接触させたところ、どちらの製品も1/2未満の希釈濃度であれば十分な発育阻止・殺菌効果を示したといいます。
 :Oliveira, 2018)。ジェルおよびジェルから抽出したはちみつ有効成分に分けて特定数の細菌と接触させたところ、MSSPとMRSPに対する有効性は同じで、最小致死濃度に関してはどちらも20%だったと言います。希釈していない状態のジェルを用いた場合、4時間で菌が死滅したとも。
:Oliveira, 2018)。ジェルおよびジェルから抽出したはちみつ有効成分に分けて特定数の細菌と接触させたところ、MSSPとMRSPに対する有効性は同じで、最小致死濃度に関してはどちらも20%だったと言います。希釈していない状態のジェルを用いた場合、4時間で菌が死滅したとも。またポルトガルにある複数の大学からなる共同調査チームは、市販されている2種類の医療用はちみつが人間および犬の膿皮症患部から分離された11種類のブドウ球菌属(メチシリン感受性株4種/メチシリン耐性株7種)に対して有する抗菌効果を検証しました(
 :Cremers, 2019)。
:Cremers, 2019)。細菌の生息密度に1万5千CFUと150万CFUという違いを設け、製品1(はちみつ濃度40%)と製品2(マヌカハニー80%)を接触させたところ、どちらの製品も1/2未満の希釈濃度であれば十分な発育阻止・殺菌効果を示したといいます。
 発症しやすいのは、
発症しやすいのは、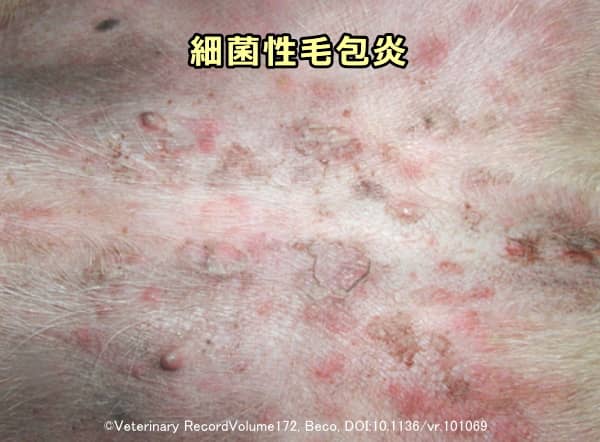 犬の膿皮症の中では最も多いとされ、単に「膿皮症」と言った場合は通常この病態を指すことも少なくありません。特徴は丘疹、膿疱、斑状の脱毛、かゆみなどです。
犬の膿皮症の中では最も多いとされ、単に「膿皮症」と言った場合は通常この病態を指すことも少なくありません。特徴は丘疹、膿疱、斑状の脱毛、かゆみなどです。

